O que é Epicondilite?
Epicondilite é o nome dado as doenças que afetam a origem dos tendões flexores e extensores do punho e dedos, com origem no cotovelo na região dos epicôndilos, semelhante a uma tendinite. A epicondilite lateral e medial são as duas principais causas de dor no cotovelo no consultório de ortopedia.

O que é Epicondilite lateral e medial?
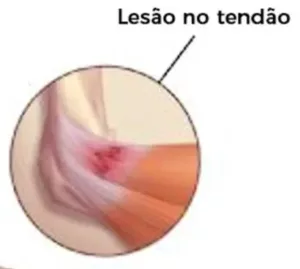
Os termos cotovelo de tenista e epicondilite lateral são sinônimos. A epicondilite lateral é uma doença onde ocorre degeneração do tendão da musculatura extensora do antebraço, na sua origem no epicôndilo lateral (do lado de fora do cotovelo), causando dor no cotovelo que piora ao estender o punho.
É conhecida como cotovelo de tenista pois foi descrita inicialmente em atletas do esporte, que desenvolviam a lesão pelo “backhand”. Também está relacionada a outras atividades com esforço repetitivo como musculação ou digitação. Apesar da descrição em atletas, a doença acomete predominantemente pessoas não atletas.
Da mesma forma, o “cotovelo do golfista” ou epicondilite medial, tem as mesmas características, porém a dor ocorre na região medial (interna) do cotovelo, durante os movimentos de flexão do punho.
O que causa e quais os fatores de risco do cotovelo de tenista?
A incidência da epicondilite lateral do cotovelo é maior em indivíduos entre 35 e 50 anos de idade que executam esforço repetitivo, alguns casos podem ter alguma história de trauma banal desencadeante.
Da mesma forma que em outras tendinites, as epicondilites surgem por um processo degenerativo crônico que evolui a partir de uma inflamação crônica que leva ao enfraquecimento do tendão.
Avaliação dos hábitos diários dos pacientes, como gestos esportivos, ambiente de trabalho e a função exercida em suas atividades rotineiras, são muito importantes para a reeducação e orientação dos pacientes durante o tratamento.
Sintomas e quadro clínico da Epicondilite lateral
Na grande maioria dos casos, os pacientes apresentam dor inicial leve com piora progressiva, podendo evoluir com limitações dor movimentos em alguns casos. Eventualmente, os pacientes podem apresentar uma dor aguda desencadeante.
Na epicondilite lateral a queixa frequente é dor próxima ao epicôndilo lateral (proeminência óssea na parte de fora do cotovelo – aquela “bolinha” nas laterais do cotovelo), dor ao estender o punho e os dedos, edema e, eventualmente, diminuição da força muscular e do movimento. Já na epicondilite medial, os sintomas são bastante semelhantes, porém desta vez na região medial (interna) do cotovelo.
Ao avaliar um paciente com dor no cotovelo é necessário diferenciar a epicondilite de outros problemas que também podem causar dor. Dores irradiadas por lesões no ombro, cervicobraquialgias e outras possíveis doenças do cotovelo (como síndromes compressivas de nervos periféricos, artrose, plica sinovial), podem confundir o diagnóstico.
Exames diagnósticos para a Epicondilite lateral
O diagnóstico das epicondilites é clínico, ou seja, apenas com exame médico cuidadoso é possível diagnosticar. Em casos especiais, resistentes ao tratamento, radiografias, exames de ultrassom ou a ressonância magnética podem auxiliar na confirmação diagnóstica.
Os exames mais utilizados para avaliação da integridade dos tendões são a ultrassonografia e a ressonância magnética, pois permitem analisar com detalhe os chamados tecidos moles, como os tendões e os músculos. Com esses métodos de exames de imagem é possível quantificar o grau da degeneração tendínea, a presença de tecido inflamatório, edema e até a ruptura dos tendões.
Prevenção da Epicondilite
Existe prevenção para as epicondilites. Correção de técnica, assim como gestos esportivos e laborais são fundamentais tanto na prevenção quanto no tratamento. No caso dos atletas de tênis, adaptações do “Backhand” com alteração da empunhadura ou até mesmo utilizando duas mãos para o golpe, diminuição na tensão da corda da raquete, e preparo físico adequado podem auxiliar na prevenção e tratamento da doença.
Hábitos diários e de trabalho como digitação e uso de celulares por longo período, postura inadequada para uso de mouse e teclado de computador, carregar sacola pesadas e movimentos repetitivos podem desencadear a epicondilite, evitar esses hábitos, aliando vida saudável com fortalecimento regular, ajudam na prevenção da doença.
Tratamento
O tratamento da epicondilite exige paciência e empenho do paciente, por se tratar de uma doença crônica, sua recuperação também pode ser lenta. Uso de medicamentos anti-inflamatórios e analgésicos podem trazer bons resultados em casos agudos, porém nos casos crônicos muitas vezes não apresentam a resposta desejada.
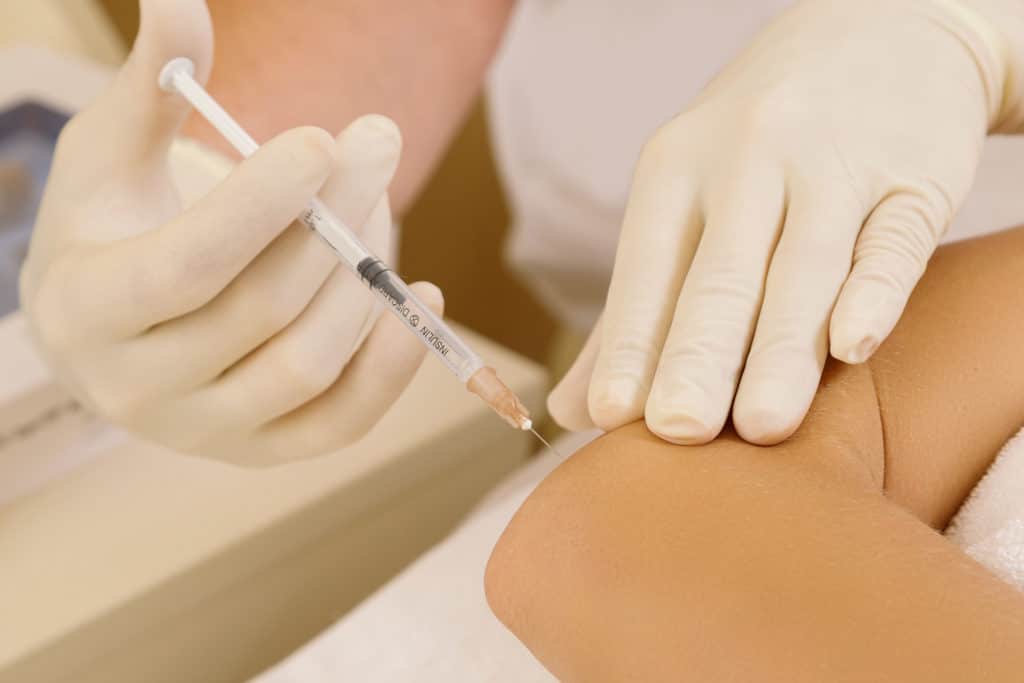
O tratamento com fisioterapia, acupuntura e medicamentos tópicos também são indicados. Nos pacientes resistentes ao tratamento, a infiltração tem seu espaço. Realizada através de injeções de substâncias no tendão, tem o objetivo do alívio dos sintomas. Infiltrações com corticóide podem apresentar bom resultado para as crises de dor, porém, estudos afirmam que seu efeito pode ser passageiro.
Infiltrações com ácido hialurônico estão entre as substâncias mais indicadas para infiltração na atualidade, promovendo lubrificação, hidratação e suporte para os tecidos moles acometidos, proporcionando o ambiente ideal para a recuperação dos tendões danificados da epicondilite.
Cirurgia da Epicondilite lateral
A cirurgia está indicada para aqueles pacientes com no mínimo seis meses de tratamento clínico sem melhora. No procedimento cirúrgico, que pode ser realizado por mini acesso ou por artroscopia, o tecido degenerado é removido. Felizmente, com os altos índices de sucesso do tratamento clínico, a cirurgia raramente é necessária.
Conclusão
A epicondilite lateral é uma doença bastante comum e que pode ser incapacitante quando não tratada de forma adequada e precoce. A prevenção e o tratamento precoce da doença são de extrema importância, uma vez que casos crônicos geralmente demandam maior tempo e dificuldade no tratamento. Um ortopedista especialista em cirurgias de ombro e cotovelo com certeza poderá te ajudar.
